
Печеночная Энцефалопатия: краткий обзор
категория: гастроэнтерология
автор: команда клиники
Ранее в статье "Как сохранить печень здоровой" мы уже рассказывали о печени и ее важности для нашей повседневной жизни и правильного функционирования организма. Теперь давайте немного подробнее остановимся на том, что происходит при снижении функции печени. В этой статье мы поговорим о первом "тревожном звоночке", который подает наш организм при ухудшении функции печени - печеночной энцефалопатии (сокращенно ПЭ).
Печеночная энцефалопатия
Печеночная энцефалопатия — это снижение функции мозга, возникающее в результате заболевания печени, которое вызывает спектр нейропсихиатрических симптомов при отсутствии других известных заболеваний мозга. В этом состоянии печень не может адекватно выводить токсины из крови. Это приводит к накоплению токсинов в крови, что может привести к повреждению мозга.
Если говорить немного более научно, то печеночная энцефалопатия вызывается повышенным уровнем аммиака, который действует как нейротоксин, вызывающий отек астроцитов. А астроциты, в свою очередь, играют ключевую роль в многочисленных функциях центральной нервной системы, а также регулируют кровоток, переносят митохондрии к нейронам и поставляют строительные блоки нейротрансмиттеров, которые подпитывают метаболизм нейронов.
Теперь, в рамках нормального физиологического процесса, бактерии толстой кишки и ферменты слизистой оболочки кишечника расщепляют пищевые белки, что приводит к высвобождению аммиака из кишечника в портальное кровообращение (или воротное кровообращение — это система кровоснабжения брюшных органов, получающих артериальную кровь из чревной и мезентериальных артерий). В норме аммиак преобразуется в мочевину в печени. У многих людей с печеночной недостаточностью или портосистемным шунтированием аммиак, попавший в портальную циркуляцию, не выводится печенью в достаточном количестве и накапливается в системной циркуляции в высоких концентрациях.
Циркулирующий аммиак приводит к тому, что значительное количество аммиака пересекает гематоэнцефалический барьер, где астроциты быстро превращают его в глутамин; в мозге астроциты являются единственными клетками, которые превращают аммиак в глутамин. Внутри астроцитов накапливается уровень глутамина, который действует как осмолит, притягивая воду внутрь клетки, что вызывает отек астроцитов. Конечным результатом высокого циркулирующего уровня аммиака является отек головного мозга и внутричерепная гипертензия.
Другие факторы, такие как окислительный стресс, нейростероиды, системное воспаление, повышенное содержание желчных кислот, нарушение метаболизма лактата и изменение проницаемости гематоэнцефалического барьера, вероятно, вносят свой вклад в процесс развития печеночной энцефалопатии.
Печеночная энцефалопатия может быть минимальной (латентной/скрытой), явной (открытой), острой (внезапной, кратковременной) или хронической (длительной).
Различные типы и стадии печеночной энцефалопатии
Как мы уже говорили выше, существует четыре типа печеночной энцефалопатии минимальная (латентная/скрытая), явная (открытая), острая (кратковременная) или хроническая (длительная).
Однако печеночная энцефалопатия обычно разбивается на пять стадий, известных как система классификации печеночной энцефалопатии Вест-Хейвена (West Haven Hepatic Encephalopathy classification system), и рассматривается как скрытая и явная. Система классификации печеночной энцефалопатии Вест-Хейвена представлена ниже:
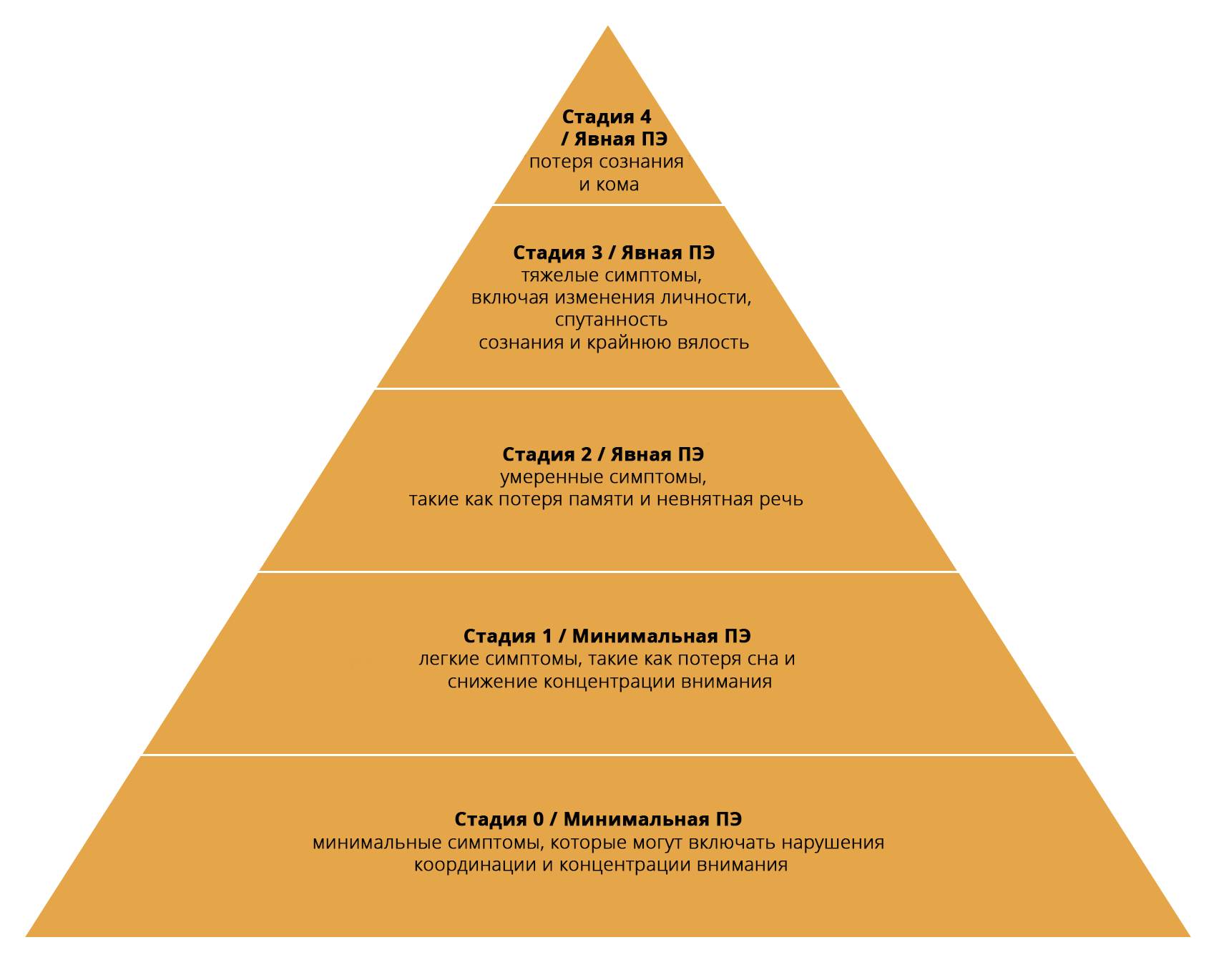
Минимальная (латентная) печеночная энцефалопатия
Минимальная печеночная энцефалопатия (МПЭ), также известная как субклиническая, скрытая или латентная печеночная энцефалопатия, находится в начале спектра ПЭ, охватывая стадии 0 и 1 классификационной системы Вест-Хейвена. Она определяется как
Печеночная энцефалопатия без симптомов при клиническом/неврологическом обследовании, но с дефицитом в некоторых когнитивных областях, который можно определить только с помощью нейропсихометрического тестирования.
Это самая сложная для выявления стадия, поскольку участки, пораженные нарушениями, могут быть повреждены и другими патологиями, а вызванные нарушения могут быть не сразу связаны с дисфункцией печени. К нарушениям при МПЭ относятся:
- снижение внимания
- ухудшение визуально-пространственного восприятия
- снижение скорости обработки информации, особенно в психомоторной сфере
- нарушение мелкой моторики
- ухудшение памяти
Как правило, МПЭ имеет высокую распространенность среди пациентов с предшествующим заболеванием печени, таким как цирроз печени. Однако истинное число пациентов с МПЭ неизвестно, во-первых, потому что диагностические критерии, используемые во всем мире, не совсем одинаковы, а во-вторых, потому что МПЭ часто остается недиагностированным из-за отсутствия явных симптомов.
Мы рекомендуем обратиться к терапевту, если у вас сохраняются какие-либо из вышеперечисленных симптомов.
Явная (открытая) печеночная энцефалопатия
Явная печеночная энцефалопатия охватывает стадии 2–4 по классификации Вест-Хейвена. Острая и хроническая печеночная энцефалопатия относятся к явной печеночной энцефалопатии.
Стадии 2, 3 и 4 системы классификации охватывают умеренные и тяжелые симптомы печеночной энцефалопатии, включая кому (стадия 4).
Но поскольку печеночная энцефалопатия включает в себя целый ряд симптомов в зависимости от тяжести состояния, симптомы могут сильно различаться у разных людей. Симптомы могут начинаться медленно и постепенно усиливаться, а могут возникать внезапно и быть тяжелыми с самого начала.
Легкие или умеренные симптомы могут включать следующие психические и физические изменения:
Психические изменения
- Легкое замешательство
- Короткая концентрация внимания
- Забывчивость
- Перепады настроения
- Изменения личности
- Неадекватное поведение
- Трудности при выполнении основных математических действий
Физические изменения
- Изменение режима сна (например, сон днем и бодрствование ночью)
- Трудности при письме или выполнении других мелких движений руками
- Дыхание с затхлым или сладковатым запахом
- Невнятная речь
Более серьезные симптомы могут включать такие психические и физические изменения:
Психические изменения
- Спутанность мыслей
- Сильная тревожность или боязливость
- Дезориентация относительно времени и пространства
- Неспособность выполнять умственные задачи, например, основные математические действия
Физические изменения
- Крайняя сонливость
- Замедленные или вялые движения
- Дрожание рук или кистей (так называемый "хлопающий тремор")
- Бессвязная, невнятная речь, которую невозможно понять
При наиболее тяжелой форме печеночной энцефалопатии люди могут не реагировать на происходящее, терять сознание и впадать в кому.
При появлении симптомов тяжелой печеночной энцефалопатии немедленно обратитесь за неотложной медицинской помощью.
Острая печеночная энцефалопатия
Острая печеночная энцефалопатия развивается из-за тяжелого заболевания печени. В основном это происходит у людей с такими заболеваниями, как:
- Острый фульминантный вирусный гепатит: это тяжелый тип вирусного гепатита, который возникает внезапно.
- Токсический гепатит: токсический гепатит может быть вызван воздействием алкоголя, химических веществ, обильным употреблением лекарств или наркотиков.
- Синдром Рейе: это редкое и серьезное заболевание встречается в основном у детей. Оно вызывает внезапный отек и воспаление печени и мозга.
Острая печеночная энцефалопатия также может быть признаком терминальной стадии печеночной недостаточности.
Хроническая печеночная энцефалопатия
Хроническая печеночная энцефалопатия может быть постоянной или рецидивирующей. У больных с рецидивирующим вариантом на протяжении всей жизни будет наблюдаться несколько эпизодов печеночной энцефалопатии. Им также потребуется постоянное лечение, чтобы предотвратить развитие симптомов. Рецидивирующие случаи обычно наблюдаются у людей с тяжелым циррозом, или фиброзом (чрезмерным рубцеванием) печени.
Постоянные случаи редки и наблюдаются у людей, которые не реагируют на лечение и имеют постоянные неврологические заболевания, такие как:
- судорожное расстройство
- травма спинного мозга
Что вызывает печеночную энцефалопатию?
Точная причина печеночной энцефалопатии неизвестна. Однако обычно она вызывается скоплением токсинов в кровотоке. Это происходит, когда печень не в состоянии должным образом расщеплять токсины.
Как мы уже говорили выше, печень выводит из организма токсичные химические вещества, такие как аммиак. Эти токсины остаются после метаболизма белков или их расщепления для использования различными органами вашего тела. Почки преобразуют эти токсины в более безопасные вещества, которые затем выводятся с мочой. Поэтому, когда печень повреждена, она не в состоянии отфильтровать все токсины. Токсины могут накапливаться в крови и попадать в мозг. Накопление токсинов может также повредить другие органы и нервы.
Однако, помимо очевидного пускового механизма печеночной энцефалопатии, такого как дисфункция печени вследствие ее повреждения (заболевания печени), считается, что печеночная энцефалопатия может быть также спровоцирована следующим:
- инфекции, такие как пневмония
- проблемы с почками
- обезвоживание
- гипоксия или низкий уровень кислорода
- недавняя операция или травма
- лекарства, которые подавляют вашу иммунную систему
- употребление слишком большого количества белка
- лекарства, подавляющие центральную нервную систему, например барбитураты или бензодиазепиновые транквилизаторы
- электролитный дисбаланс, особенно снижение уровня калия после рвоты или приема диуретиков
Как она диагностируется?
Для диагностики печеночной энцефалопатии не существует специфического теста. Диагноз печеночной энцефалопатии основывается на сочетании трех факторов:
- Медицинская история
- Симптомы
- Тщательный клинический осмотр врачом
Явная печеночная энцефалопатия
Как правило, диагноз явной печеночной энцефалопатии ставится на основании клинических данных и исключения других причин изменения психического статуса. В рамках диагностического процесса печеночная энцефалопатия будет классифицироваться по типу и степени тяжести с использованием критериев Вест Хейвен для классификации степени тяжести открытой печеночной энцефалопатии, а шкала комы Глазго (Glasgo Coma Scale) будет использоваться для лиц с тяжелой энцефалопатией и выраженным изменением психического статуса. В целом, для диагностики печеночной энцефалопатии используется несколько тестов:
- Анализы крови:
Анализы крови будут взяты для выявления отклонений, связанных с дисфункцией печени и почек, инфекциями, кровотечениями и другими состояниями, которые могут способствовать развитию печеночной энцефалопатии. Однако эти анализы не являются специфическими для печеночной энцефалопатии и просто помогают поставить диагноз печеночной энцефалопатии, который основывается на истории болезни и симптомах пациента. Также иногда используется уровень аммиака, но эти показатели сами по себе не могут диагностировать печеночную энцефалопатию, поскольку они не коррелируют со степенью неврологической дисфункции.
- Визуализирующие тесты:
Поскольку многие симптомы печеночной энцефалопатии встречаются и у людей с другими видами заболеваний или повреждений мозга - такими как инсульт, опухоль мозга или кровоизлияние в череп - могут быть запрошены специализированные снимки мозга для исключения этих заболеваний. Такие снимки получают с помощью различных видов оборудования и, скорее всего, будут включать МРТ (магнитно-резонансную томографию) и КТ (компьютерную томографию). Кроме того, врач может назначить ЭЭГ (электроэнцефалограмму) - тест, который измеряет электрическую активность мозга, для поиска изменений мозговых волн, связанных с печеночной энцефалопатией.
Поскольку не существует специфического "теста на печеночную энцефалопатию", диагноз печеночной энцефалопатии часто называют диагнозом исключения. Это означает, что врач будет исключать другие возможные причины симптомов пациента, чтобы правильно диагностировать печеночную энцефалопатию. Более того, в рамках диагностики открытой печеночной энцефалопатии врачи будут использовать методы исследования, применяемые для диагностики минимальной печеночной энцефалопатии.
Минимальная печеночная энцефалопатия
Самая трудно диагностируемая форма печеночной энцефалопатии, поэтому портфель диагностических инструментов, используемых для определения МПЭ, довольно обширен. Для определения МПЭ используются следующие диагностические инструменты:
- Тест критической частоты мерцания (CFF) — это психофизиологический инструмент, который определяется как частота, с которой мерцающий свет (представленный с частотой 60 Гц вниз) кажется наблюдателю мерцающим. Исследования показали его снижение при ухудшении познания и улучшение после терапии. Для этого требуется несколько испытаний, неповрежденное бинокулярное зрение, отсутствие красно-зеленой слепоты и специализированное оборудование.
- Психометрический опросник печеночной энцефалопатии (PHES) состоит из бумажно-карандашных тестов: тест на соединение чисел, тест на обведение линий, тест на цифровые символы и тест на серийное нанесение точек. Эти тесты измеряют психомоторную скорость и точность, зрительное восприятие, визуально-пространственную ориентацию, визуальное конструирование, концентрацию, внимание и память.
- Тест непрерывного времени реакции (CRT) оценивает время двигательной реакции, заставляя пациента нажимать на кнопку в ответ на слуховые стимулы (через наушники). Наиболее важным результатом теста является индекс СВР (CRT), который измеряет стабильность времени реакции.
- Струп тест (Stroop test), представленный в виде мобильного приложения, оценивает психомоторную скорость и когнитивную гибкость по интерференции между временем реакции распознавания цветного поля и написанного названия цвета. В настоящее время проводятся дальнейшие исследования, чтобы оценить его потенциал для скрининга на минимальную/скрытую ПЭ.
- Электроэнцефалографическое (ЭЭГ) исследование может выявить изменения в активности коры головного мозга по всему спектру ПЭ без сотрудничества с пациентом или риска эффекта обучения. Однако оно неспецифично и может зависеть от сопутствующих метаболических нарушений, таких как гипонатриемия, а также от лекарств.
В настоящее время не существует никаких рекомендаций в качестве "золотого стандарта диагностики МПЭ". Поэтому врач будет использовать доступные/подходящие для каждого пациента инструменты тестирования, включая, безусловно, несколько из перечисленных выше тестов.
Какие существуют варианты лечения?
Подход к пациенту с печеночной энцефалопатией зависит от тяжести изменений психического статуса и от уверенности в диагнозе. Например, к пациенту с известным циррозом и легкими жалобами на снижение концентрации внимания будут относиться иначе, чем к пациенту отделения неотложной помощи с тяжелой печеночной энцефалопатией. Однако большинство современных методов лечения направлены на лечение гипераммониемии, которая является отличительной чертой большинства случаев печеночной энцефалопатии, и общие рекомендации по ведению включают следующее:
- Антибиотики: наиболее популярными являются рифаксимин (под торговыми названиями Альфа Нормикс® и Ксифаксан®) - перорально принимаемый, не всасывающийся, полусинтетический антибиотик с широким спектром действия на грамположительные и грамотрицательные бактерии. За рифаксимином следует неомицин, который относится к группе антибиотиков, известных как аминогликозиды, который действует путем ингибирования синтеза бактериального белка, что приводит к его бактерицидному действию на грамотрицательные бактерии.
- Не всасывающиеся дисахариды: такие как лактитол (под торговой маркой PizensyTM) или лактулоза (под торговой маркой Duphalac®), которые оба оказывают влияние на кишечную флору и считаются кишечными пребиотиками, которые производят бифидогенный эффект, связанный с благоприятным влиянием на метаболизм аммиака в толстой кишке.
- L-орнитин L-аспартат: поглотитель аммиака, снижающий концентрацию аммиака в крови путем усиления метаболизма аммиака до глутамина, известный под торговой маркой Hepa-Merz®.
- Цинк: пищевая добавка, доступная у разных производителей, которая считается кофактором ферментов цикла мочевины и является дефицитной у пациентов с энцефалопатией. Цинк необходим для синтеза коферментов, которые опосредуют синтез и метаболизм биогенных аминов.
Кроме того, существуют исследования, предлагающие использовать пробиотики и пребиотики: пребиотики — это неперевариваемые пищевые ингредиенты, которые избирательно стимулируют рост и/или активность бактерий в толстой кишке, в то время как пробиотики — это живые микробы, которые изменяют баланс микрофлоры кишечника. Комбинация пребиотиков и пробиотиков называется синбиотиками. Существуют определенные доказательства эффективности пребиотиков, пробиотиков и синбиотиков в лечении печеночной энцефалопатии.
Важно понимать, что человек с печеночной энцефалопатией имеет наилучшие шансы на выздоровление, если он и его врач быстро выявят симптомы и как можно скорее начнут лечение. Это подразумевает лечение печеночной энцефалопатии и ее основной причины. Соответствующее лечение часто может обратить печеночную энцефалопатию вспять.
Однако у людей с хроническим заболеванием печени или циррозом могут возникать повторяющиеся эпизоды симптомов печеночной энцефалопатии. Лучший способ предотвратить эти эпизоды - лечить заболевание.
Несколько слов для тех, кто ухаживает за больными
Уход за человеком с явной печеночной энцефалопатией может быть трудным. С физическими и психическими симптомами не всегда легко справиться, и ориентироваться в диагнозе вашего близкого человека может быть трудно в одиночку.
И бывает трудно объяснить физическое и эмоциональное бремя, которое вы несете как ухаживающий человек - человеку, не знакомому с диагнозом или переживающему нечто подобное.
Здесь мы хотели бы поделиться несколькими советами о том, как управлять оказываемым уходом, который вы даете, и самим собой:
Контролируйте состояние вашего любимого человека
Использование программы отслеживания симптомов поможет вам регистрировать симптомы вашего близкого человека в домашних условиях. Вы можете заметить, что "эпизоды" или симптомы становятся более частыми или более тяжелыми. Эти эпизоды могут оказывать влияние как на физическое, так и на психическое состояние. Поэтому важно постоянное наблюдение.
Если вы заметили какие-либо изменения в физических или умственных способностях, поговорите с врачом вашего близкого человека. Ведь изменения могут означать, что вам необходимо изменить план ухода за вашим близким человеком.

Лекарства и ваш любимый человек
Правильное лечение и изменение образа жизни могут помочь справиться с явной печеночной энцефалопатией вашего близкого. Вот некоторые моменты, о которых следует помнить:
- Помогите близкому человеку следовать изменениям или рекомендациям в диете
- Обеспечьте вашему близкому человеку транспорт и поддержку, необходимую для того, чтобы попасть на прием к врачу
- Наблюдайте за своим близким человеком, чтобы помочь избежать большего вреда, включая риск падения
- Обсудите любые вопросы, вызывающие у вас беспокойство, с врачом, медсестрой или другими членами медицинской команды вашего близкого человека
- Убедитесь, что ваш близкий человек в состоянии принимать свои лекарства, чтобы он не пропустил прием лекарств по назначению врача
- Следите за тем, чтобы ваш близкий человек принимал лекарства так, как рекомендует врач
- Побочные эффекты иногда вызывают желание прекратить прием лекарства; если это произошло и ваш близкий не принимает лекарство, напомните ему о важности соблюдения режима приема лекарств.
- Если ваш близкий человек испытывает побочные эффекты, немедленно позвоните врачу или медсестре, чтобы вы могли помочь устранить эти побочные эффекты
Позаботьтесь о себе
Печеночная энцефалопатия влияет на человека и его близких. Вы можете чувствовать себя подавленным, напряженным, грустным или расстроенным. Это обычные чувства, и вы не должны чувствовать себя одиноким. Вот несколько советов о том, как убедиться, что ваши эмоциональные потребности удовлетворяются:
- Уделяйте время отдыху и набирайтесь сил через сон
- Двигайте своим телом. Обязательно потянитесь, прогуляйтесь или сосредоточьтесь на своем дыхании.
- Обеспечьте свой организм полезными питательными веществами, едой и большим количеством воды
- Начните вести дневник. Записывание своих мыслей и чувств может вызвать чувство облегчения и освободить эмоциональное пространство.
- Включите в свою жизнь хобби, которые приносят вам радость
- Поговорите с начальником или коллегами о смене приоритетов
- Поговорите с финансовым консультантом, чтобы получить ответы на любые финансовые вопросы или рекомендации
- Подумайте о том, чтобы присоединиться к группе поддержки или поговорить с консультантом, психологом или другими специалистами в области психического здоровья, чтобы рассказать о своих чувствах и эмоциональных потребностях
В заключение
Симптомы печеночной энцефалопатии могут быть разными у каждого человека. У некоторых людей может не быть никаких симптомов, и состояние замечают члены семьи и/или друзья. Симптомы могут зависеть от степени заболевания печени.
Некоторые люди могут путаться в том, кто или где они находятся. Им может казаться, что они не в себе, и они могут не осознавать, что делают. Печеночная энцефалопатия может также изменить нормальный режим сна. Некоторые могут чувствовать себя бодрствующими по ночам и спать весь день. Но с помощью лечения печеночную энцефалопатию можно контролировать, и симптомы могут улучшиться и даже прекратиться.
Поэтому очень важно, чтобы пациент заботился о себе и продолжал назначенное лечение, чтобы болезнь не вернулась или оставалась под контролем.
Важно: если вы думаете, что у вас или у вашего близкого человека может быть печеночная энцефалопатия, немедленно обратитесь к врачу.
_______________________________________________________________________________________________
5 ноября 2022 года // Проверено медицинским специалистом клиники "Астрамед".
Информация, представленная на этой странице, предназначена только для образовательных целей и не заменяет консультацию врача или другого квалифицированного медицинского специалиста.
- Medscape. Hepatic Encephalopathy by David C Wolf for emedicine.com. Updated May 18, 2020. Available at: https://emedicine.medscape.com/article/186101-overview?reg=1#a1
- Ferenci P, Lockwood A, Mullen K, Tarter R, Weissenborn K, Blei AT. Hepatic encephalopathy-definition, nomenclature, diagnosis, and quantification: final report of the working party at the 11th World Congresses of Gastroenterology, Vienna, 1998. Hepatology. 2002 Mar;35(3):716-21. doi: 10.1053/jhep.2002.31250. PMID: 11870389. Available at: https://pubmed.ncbi.nlm.nih.gov/11870389/
- Shiha, G., Mousa, N., 2019, 'Minimal Hepatic Encephalopathy: Silent Tragedy', in G. Tsoulfas, L. Rodrigo (eds.), Liver Disease and Surgery, IntechOpen, London. 10.5772/intechopen.88231.Available at: https://www.intechopen.com/chapters/69181
- Weissenborn K, Ennen JC, Schomerus H, Ruckert N, Hecker H. Neuropsychological characterization of hepatic encephalopathy. J Hepatol. 2001;34:768–773. Available at: https://www.journal-of-hepatology.eu/article/S0168-8278(01)00026-5/fulltext
- Ortiz M, Jacas C, Córdoba J. Minimal hepatic encephalopathy: diagnosis, clinical significance and recommendations. J Hepatol. 2005;42 Suppl(1):S45-53. doi: 10.1016/j.jhep.2004.11.028. Epub 2004 Dec 28. PMID: 15777572. Available at: https://pubmed.ncbi.nlm.nih.gov/15777572/
- Dhiman RK, Saraswat VA, Sharma BK, Sarin SK, Chawla YK, Butterworth R, et al. Minimal hepatic encephalopathy: consensus statement of a working party of the Indian National Association for Study of the Liver. J Gastroenterol Hepatol. 2010;25:1029–1041. Available at: https://onlinelibrary.wiley.com/doi/full/10.1111/j.1440-1746.2010.06318.x
- Kim Y, Park J, Choi YK. The Role of Astrocytes in the Central Nervous System Focused on BK Channel and Heme Oxygenase Metabolites: A Review. Antioxidants (Basel). 2019 May 5;8(5):121. doi: 10.3390/antiox8050121. PMID: 31060341; PMCID: PMC6562853. Available at: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6562853/
- Bajaj, J.S., Etemadian, A., Hafeezullah, M. and Saeian, K. (2007), Testing for minimal hepatic encephalopathy in the United States: An AASLD survey. Hepatology, 45: 833-834. Available at: https://doi.org/10.1002/hep.21515
- Ferenci P. Hepatic encephalopathy. Gastroenterol Rep (Oxf). 2017 May;5 (2):138-147. doi: 10.1093/gastro/gox013. Epub 2017 Apr 18. PMID: 28533911; PMCID: PMC5421503. Available at: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5421503/
- National Organization for Rare Disorders (NORD). Rare Disease Database. Reye Syndrome. Available at: https://rarediseases.org/rare-diseases/reye-syndrome/
- Medscape. Acute Liver Failure by Gagan K Sood for emedicine.com. Updated Jun 13, 2019. Available at: https: //emedicine.medscape.com/article/177354-overview
- Hepatic Encephalopathy in Chronic Liver Disease: 2014 Practice Guideline by the European Association for the Study of the Liver and the American Association for the Study of Liver Diseases,Journal of Hepatology, Volume 61, Issue 3, 2014, Pages 642-659, ISSN 0168-8278. Available at: https://www.sciencedirect.com/science/article/pii/S0168827814003900
- Zhan T, Stremmel W. The diagnosis and treatment of minimal hepatic encephalopathy. Dtsch Arztebl Int. 2012 Mar;109(10):180-7. doi: 10.3238/arztebl.2012.0180. Epub 2012 Mar 9. PMID: 22470407; PMCID: PMC3317375. Available at: https: //www.ncbi.nlm.nih.gov/pmc/articles/PMC3317375/#R1
- Butterworth RF, McPhail MJW. L-Ornithine L-Aspartate (LOLA) for Hepatic Encephalopathy in Cirrhosis: Results of Randomized Controlled Trials and Meta-Analyses. Drugs. 2019 Feb;79(Suppl 1):31-37. doi: 10.1007/s40265-018-1024-1. PMID: 30706425; PMCID: PMC6416237. Available at: https: //www.ncbi.nlm.nih.gov/pmc/articles/PMC6416237/
- Blei AT, Córdoba J; Practice Parameters Committee of the American College of Gastroenterology. Hepatic Encephalopathy. Am J Gastroenterol. 2001 Jul;96(7):1968-76. doi: 10.1111/j.1572-0241.2001.03964.x. PMID: 11467622. Available at: https://pubmed.ncbi.nlm.nih.gov/11467622/
- Dalal R, McGee RG, Riordan SM, Webster AC. Probiotics for people with hepatic encephalopathy. Cochrane Database of Systematic Reviews 2017, Issue 2. Art. No.: CD008716. DOI: 10.1002/14651858.CD008716.pub3. Accessed 17 October 2022. Available at: https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD008716.pub3/full
- Künzler-Heule P, Beckmann S, Mahrer-Imhof R, Semela D, Händler-Schuster D. Being an informal caregiver for a relative with liver cirrhosis and overt hepatic encephalopathy: a phenomenological study. J Clin Nurs. 2016 Sep;25(17-18):2559-68. doi: 10.1111/jocn.13298. Epub 2016 May 11. PMID: 27167534. Available at: https://pubmed.ncbi.nlm.nih.gov/27167534/
- Volk, M.L. (2020), Burden of Cirrhosis on Patients and Caregivers. Hepatol Commun, 4: 1107-1111. Available at: https://doi.org/10.1002/hep4.1526



